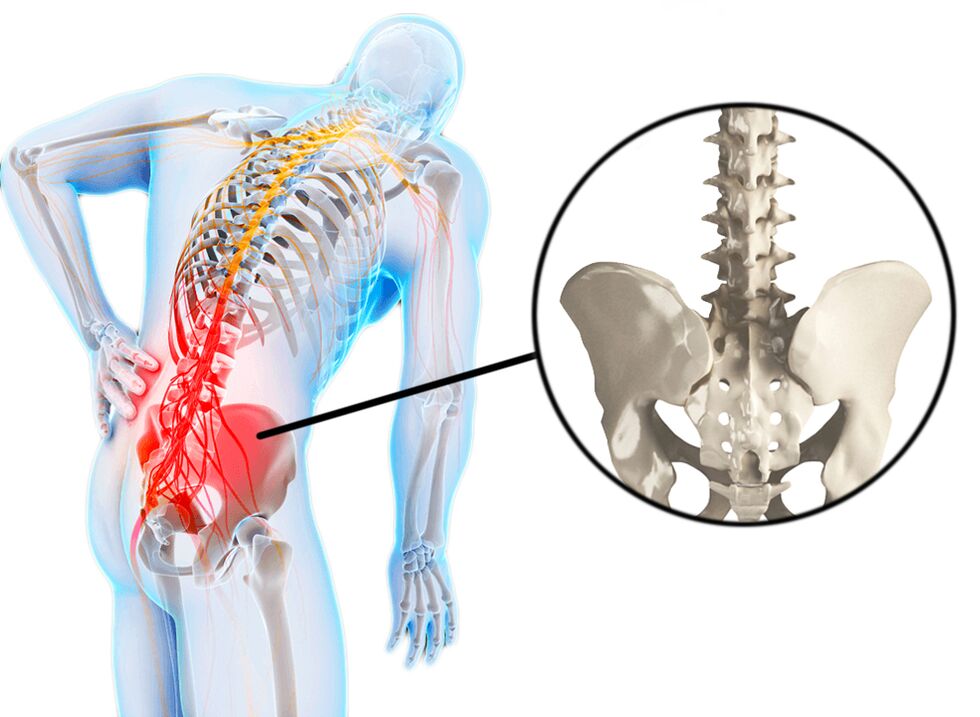
El dolor lumbar a menudo se conoce como dolor lumbar o lumbalgia. El dolor lumbar o "dolor lumbar" es un ataque de dolor lumbar agudo, que generalmente se asocia con hipotermia y esfuerzo. El dolor lumbar se presenta en muchas personas y suele ser la causa de una discapacidad temporal. A menudo, las lesiones deportivas o los esguinces pueden ser la causa del dolor lumbar, pero a veces se desconoce el factor que hace que aparezca el dolor. El dolor lumbar se caracteriza por un dolor sin irradiar a las piernas. El dolor lumbar (lumbalgia) puede ocurrir de forma aguda y progresar gradualmente a lo largo del día. A menudo hay rigidez por la mañana y gradualmente la rigidez se convierte en síndrome de dolor. La curvatura de la columna (escoliosis analgésica) también es posible debido al espasmo muscular. El dolor en sí puede deberse a un espasmo muscular, que a su vez está relacionado con otras causas. Esto puede ser sobrecarga o esguince, lesión deportiva, deslizamiento de disco, espondiloartrosis (espondilosis), enfermedad renal (infección renal o cálculos renales). A veces, el paciente determina con precisión la relación causa-efecto de la aparición de malestar con el esfuerzo, hipotermia, pero a menudo el dolor aparece sin motivo aparente. A veces, el dolor de espalda también puede aparecer después de estornudar, agacharse o ponerse los zapatos. Esto puede facilitarse deformando enfermedades de la columna, como la escoliosis.
A diferencia de la lumbalgia, el término lumbalgia no significa dolor agudo, sino dolor subagudo o crónico. Como regla general, el dolor con lombosis aparece gradualmente durante varios días. El dolor también puede ocurrir por la mañana y puede disminuir con la actividad física. La lumbodinia se caracteriza por un aumento del dolor durante cargas estáticas prolongadas (sentado, posición corporal incómoda). También es característico de la lumbodinia que el dolor se alivia al recostarse en una determinada posición. Los pacientes con lumbodinia tienen dificultades para realizar actividades de rutina como lavarse o ponerse zapatos debido a los espasmos musculares. Debido a la enfermedad, hay una disminución del volumen de los movimientos del tronco (inclinación hacia adelante o, en menor medida, inclinación lateral o extensión). Debido al síndrome de dolor, el paciente a menudo tiene que cambiar de posición cuando se requiere estar sentado o de pie. A diferencia del dolor lumbar, el espasmo muscular es menos pronunciado y, por regla general, no cubre toda la espalda baja y, a menudo, hay signos de una prevalencia de espasmo en un lado.
Causas del dolor de espalda
El dolor de espalda es un síntoma. Las causas más comunes de dolor de espalda son las enfermedades (lesiones) de los músculos, huesos y discos intervertebrales. Algunas vecesdolor de espaldapuede ser causado por enfermedades de la cavidad abdominal, pelvis pequeña y tórax. Estos dolores se denominan dolores reflejos. Enfermedad abdominal (p. Ej. , Apendicitis), aneurisma aórtico, enfermedad renal (urolitiasis, infección renal, infección de la vejiga), infecciones de órganos pélvicos, ovarios: todas estas enfermedades pueden ocurrirdolor de espalda. . . Incluso un embarazo normal puede provocar dolor lumbar debido a esguinces en el área pélvica, espasmos musculares debido al estrés e irritación de los nervios.
A menudodolor de espaldaestá asociado con las siguientes enfermedades:
- Compresión de la raíz nerviosa, que causa los síntomas de la ciática y con mayor frecuencia es causada por una hernia de disco. Como regla general, cuando se comprime la raíz nerviosa, el dolor es agudo, tiene irradiación y una sensibilidad reducida en el área de inervación de la raíz nerviosa. Una hernia de disco ocurre principalmente debido a la degeneración del disco. Hay una hinchazón de la parte gelatinosa del disco desde la cavidad central y presión sobre las raíces nerviosas. Los procesos degenerativos en los discos intervertebrales comienzan a la edad de 30 años y más. Pero la mera presencia de una hernia no siempre produce un efecto sobre las estructuras nerviosas.
- Espondilosis: se producen cambios degenerativos en las propias vértebras, se producen crecimientos óseos (osteofitos), que pueden afectar los nervios cercanos, lo que provoca dolor.
- La estenosis espinal puede ocurrir como resultado de cambios degenerativos en la columna (espondilosis y osteocondrosis). Un paciente con estenosis espinal en la región lumbar puede experimentar dolor lumbar que se irradia a ambas piernas. El dolor lumbar puede aparecer como resultado de estar de pie o caminar.
- Síndrome de la cola de caballo. Esto es una emergencia médica. El síndrome de la cola de caballo se produce debido a la compresión de los elementos de la cola de caballo (extremo de la médula espinal). Un paciente con síndrome de cola de caballo puede experimentar dolor y deterioro de la función intestinal y de la vejiga (incontinencia urinaria y atonía). Este síndrome requiere cirugía de emergencia.
- Síndromes dolorosos como el síndrome de dolor miofascial o la fibromialgia. El síndrome de dolor miofascial se caracteriza por dolor y sensibilidad en ciertos puntos (puntos gatillo), una disminución en el volumen de movimiento muscular en las áreas dolorosas. El síndrome de dolor se reduce relajando los músculos ubicados en las áreas dolorosas. Con la fibromialgia, el dolor y el dolor son comunes en todo el cuerpo. La fibromialgia no se caracteriza por dolor y tensión muscular.
- Las infecciones óseas (osteomielitis) de la columna rara vez son la causa de la enfermedad.
- Las enfermedades inflamatorias no infecciosas de la columna (espondilitis anquilosante) pueden causar rigidez y dolor en la columna (incluida la zona lumbar), que empeora especialmente por la mañana.
- Los tumores, la mayoría de las veces metástasis de cáncer, pueden ser una fuente de molestias lumbares.
- La inflamación de los nervios y, en consecuencia, las manifestaciones dolorosas (en el pecho o en la región lumbar) pueden ser causadas por daños en los nervios mismos (por ejemplo, con el herpes zóster).
- Dada la variedad de causas de los síntomas, como el dolor lumbar agudo o subagudo, es muy importante evaluar completamente al paciente y realizar todos los procedimientos de diagnóstico necesarios.
Síntomas
El dolor en la región lumbosacra es el síntoma principal de dolor lumbar, lumbalgia, lumbalgia.
- El dolor puede irradiarse a lo largo de la parte delantera, lateral o trasera de la pierna (iscalgia lumbar), o puede localizarse solo en la región lumbar (lumbalgia, lumbalgia).
- La sensación de que duele la espalda baja puede intensificarse después de un esfuerzo.
- A veces, el dolor puede empeorar por la noche o cuando está sentado durante mucho tiempo, como durante un viaje largo en automóvil.
- Quizás la presencia de entumecimiento y debilidad en la parte de la pierna, que se encuentra en la zona de inervación del nervio comprimido.
Para un diagnóstico y tratamiento oportunos, una serie de criterios (síntomas) merecen especial atención:
- Un historial reciente de lesiones, como una caída desde una altura, un accidente automovilístico o un incidente similar.
- La presencia de lesiones leves en pacientes mayores de 50 años (por ejemplo, caída desde poca altura como resultado de deslizamiento y aterrizaje sobre las nalgas).
- Antecedentes de uso prolongado de esteroides (por ejemplo, en pacientes con asma bronquial o enfermedades reumatológicas).
- Cualquier paciente con osteoporosis (en su mayoría mujeres de edad avanzada).
- Cualquier paciente mayor de 70 años: a esta edad existe un alto riesgo de cáncer, infecciones y enfermedades de los órganos abdominales, que pueden provocar dolor lumbar.
- Historia de la Oncología
- La presencia de enfermedades infecciosas en el pasado reciente.
- Temperatura superior a 100F (37. 7C)
- Uso de drogas: el uso de drogas aumenta el riesgo de enfermedades infecciosas.
- El dolor lumbar empeora en reposo: por regla general, esta naturaleza del dolor se asocia con oncología o infecciones, y dicho dolor también puede estar asociado con espondilitis anquilosante (espondilitis anquilosante).
- Pérdida de peso significativa (sin motivo aparente).
- La presencia de cualquier disfunción nerviosa aguda es una señal de atención médica urgente. Por ejemplo, esto es una violación de la marcha, la disfunción del pie, por regla general, son síntomas de una lesión o compresión nerviosa aguda. En determinadas circunstancias, estos síntomas pueden requerir una operación neuroquirúrgica de emergencia.
- La disfunción del intestino o la vejiga (incontinencia y retención urinaria) puede ser un signo de una emergencia médica.
- El fracaso del tratamiento recomendado o el aumento del dolor también pueden requerir atención médica.
La presencia de cualquiera de los factores (síntomas) anteriores es una señal para buscar ayuda médica dentro de las 24 horas.
Diagnósticos
La historia es importante para hacer un diagnóstico preciso, ya que varias afecciones pueden causar dolor lumbar. El momento de aparición del dolor, la relación con el esfuerzo físico, la presencia de otros síntomas como tos, aumento de temperatura, disfunción vesical o intestinal, presencia de convulsiones, etc. Se realiza un examen físico: identificación de puntos dolorosos, presencia de espasmo muscular, se realiza un estudio del estado neurológico. Si se sospecha una enfermedad de la cavidad abdominal o de los órganos pélvicos, se realiza un examen (ultrasonido de los órganos abdominales, ultrasonido de los órganos pélvicos y pélvicos, análisis de sangre en orina).
Si se excluye la génesis somática del dolor lumbar, se pueden prescribir métodos de investigación instrumental como radiografía, tomografía computarizada o resonancia magnética.
La radiografía es el método de examen inicial y le permite determinar la presencia de cambios en el tejido óseo y signos indirectos de cambios en los discos intervertebrales.
La TC permite visualizar la presencia de diversos cambios, tanto en el tejido óseo como en los cálculos blandos (especialmente con contraste).
La resonancia magnética es el método de investigación más informativo que le permite diagnosticar cambios morfológicos en varios tejidos.
Se necesita densitometría cuando se sospecha osteoporosis (generalmente en mujeres mayores de 50 años)
EMG (ENMG) se usa para determinar la violación de la conducción a lo largo de las fibras nerviosas.
Las pruebas de laboratorio (análisis de sangre, análisis de orina, bioquímica de la sangre) se prescriben principalmente para descartar procesos inflamatorios en el cuerpo.
Tratamiento del dolor
Tras establecer el diagnóstico y la confirmación de la génesis vertebral con lumbalgia y lumbosis, se prescribe un determinado tratamiento para la lumbalgia.
En el dolor agudo, se necesita reposo durante 1-2 días. El reposo en cama puede reducir la tensión muscular y los espasmos musculares. En la mayoría de los casos, cuando el síndrome de dolor se debe a un espasmo muscular, el síndrome de dolor cede en unos pocos días sin el uso de medicamentos, solo debido al reposo.
Droga. Para el síndrome de dolor, se usan medicamentos del grupo de AINE. Los inhibidores de la COX-2 tienen menos efectos secundarios, pero el uso prolongado de estos medicamentos también conlleva algunos riesgos. Dado que todos los medicamentos de este grupo tienen muchos efectos secundarios, tomar los medicamentos de este grupo debe ser de corta duración y bajo la supervisión obligatoria de un médico.
Se pueden utilizar relajantes musculares para aliviar los espasmos. Pero el uso de estos medicamentos es efectivo solo en presencia de un espasmo.
Los esteroides se pueden usar para tratar el dolor, especialmente cuando hay signos de ciática. Pero debido a la presencia de efectos secundarios pronunciados, el uso de esteroides debe ser selectivo y de corta duración.
Terapia manual. Esta técnica puede resultar muy eficaz en presencia de bloqueos musculares o subluxaciones de las articulaciones facetarias. La movilización del segmento motor puede reducir tanto el espasmo muscular como el dolor lumbar.
Fisioterapia. Hay muchos procedimientos fisioterapéuticos modernos que pueden reducir el dolor y la inflamación, mejorar la microcirculación (por ejemplo, electroforesis, crioterapia, terapia con láser, etc. ).
Terapia física. No se recomienda el ejercicio para el dolor lumbar agudo. La conexión de la fisioterapia es posible después de reducir el síndrome de dolor. En presencia de dolor crónico, el ejercicio puede ser muy eficaz para fortalecer el corsé muscular y mejorar la biomecánica de la columna. Los ejercicios deben seleccionarse solo con un médico de fisioterapia, ya que a menudo los ejercicios independientes pueden provocar un aumento de las manifestaciones de dolor. La fisioterapia sistemática, especialmente en presencia de cambios degenerativos en la columna (osteocondrosis, espondilosis), puede preservar la funcionalidad de la columna y reducir significativamente el riesgo de síndromes de dolor.
















































